Институциональный саботаж: форензик-аудит системы здравоохранения и деградации медицинского суверенитета
Клинический аудит медицинской экосистемы Армении 2024–2026 годов. Как математическая неплатежеспособность ОМС, регуляторный захват госзаказа, фармацевтические картели и криминализация врачебной практики формируют архитектуру демонтажа национального здравоохранения.

Официальная правительственная риторика 2026 года позиционирует запуск Универсального медицинского страхования (UHI/ОМС) как исторический прорыв в социальной политике Республики Армения. Однако судебно-финансовый аудит, опирающийся на анализ государственного бюджета, операционных прайс-листов клиник и правоприменительной практики Следственного комитета, вскрывает принципиально иную реальность. Текущая реформа представляет собой акт институционального саботажа, в котором государство структурно изымает ликвидность из системы здравоохранения. Через механизмы тарифного разрыва, регуляторного захвата распределения квот, потворства фармацевтическим монополиям и уголовного преследования хирургов, система программирует неизбежный коллапс качества медицинской помощи, конвертируя здоровье нации в коммерческий актив узкой группы бенефициаров.
ЧАСТЬ 1. ТАРИФНЫЙ РАЗРЫВ И МАТЕМАТИЧЕСКАЯ НЕПЛАТЕЖЕСПОСОБНОСТЬ ОМС
Актуарная фикция и архитектура бюджетного обрыва
Судебно — бухгалтерский аудит системы Универсального медицинского страхования (UHI/ОМС), инициированной правительством Армении 1 января 2026 года, классифицирует текущую реформу не как инструмент социальной модернизации, а как заведомо неплатежеспособную финансовую конструкцию.
Официальный нарратив администрации представляет внедрение ОМС как историческое достижение, охватывающее 1,6 миллиона бенефициаров на пилотном этапе. Однако детальный анализ государственного бюджета на 2026 год, утвержденного в условиях жесткого дефицита в 537 миллиардов драмов (около 4,5 % ВВП), вскрывает наличие критического «бюджетного обрыва» (Budget Cliff). Система изначально спроектирована на основе фискального дефицита, при котором реальный спрос на высокотехнологичную медицинскую помощь — включая кардиоваскулярное стентирование, нейровизуализацию и онкологическую терапию — кратно превышает лимиты ликвидности, установленные Министерством финансов. Мы фиксируем состояние острого ликвидного стресса в секторе уже через шесть недель после запуска реформы, что фактически аннулирует конституционные обещания доступности медицинской помощи.
Математика дефолта: подушевой норматив против реальности
Самым неопровержимым доказательством институциональной несостоятельности реформы является «диллемма 79 000 драмов». На реализацию первого этапа ОМС выделено 127 миллиардов драмов, предназначенных для обслуживания 1,6 миллиона граждан из групп высокого риска — детей, пенсионеров и лиц с инвалидностью. Математическое моделирование выявляет, что среднегодовой подушевой норматив составляет приблизительно 79 375 драмов (около $195 USD) на одного бенефициара. Данная сумма, согласно декларации Минздрава, обязана покрывать неограниченные визиты в поликлиники, лабораторную и инструментальную диагностику, услуги скорой помощи и сложнейшие хирургические вмешательства.
Клиническая реальность 2026 года полностью обнуляет эти расчеты: одно МРТ головного мозга в МЦ «Эребуни» стоит 50 000 драмов, поглощая 63 % всего годового лимита пациента. Исследование в МЦ «Астхик» фиксирует еще более радикальный разрыв: МРТ сердца стоимостью 150 000 драмов потребляет 189 % годового страхового бюджета человека. Стентирование коронарных артерий ценой свыше 1 000 000 драмов изымает 1 260 % (или более 12 лет) подушевого финансирования, что превращает систему ОМС в специализированную программу субсидирования с жестким потолком, гарантирующим принудительное нормирование услуг.
ТАБЛИЦА: ДИАГНОСТИКА ТАРИФНОЙ НЕСОСТОЯТЕЛЬНОСТИ (2026, AMD)
| Медицинская услуга / Категория | Государственное возмещение (Оценка) | Реальная рыночная стоимость | Финансовый разрыв (Убыток клиники) |
| МРТ головного мозга (1.5T) | 35 000 — 40 000 | 80 000 (Astghik MC) | -50 % |
| МРТ сердца (спец.) | ~50 000 | 150 000 (Astghik MC) | -66 % |
| Коронарное стентирование | 850 000 — 950 000 | 1 400 000 (DES) | -35 % |
| Годовой лимит ОМС | 79 375 (Факт) | Неприменимо | Актуарный дефолт |
Хирургия выживания и эрозия бесплатных гарантий
Существующий тарифный разрыв (Tariff Gap) между ставками государственного заказа и фактической операционной себестоимостью услуг переводит ведущие медицинские центры Армении в режим хронической операционной убыточности. Форензик — аудит выявляет, что возмещение стоимости стандартного МРТ в МЦ «Эребуни» в размере 40 000 драмов представляет собой прямой двадцатипроцентный убыток для учреждения, а в МЦ «Астхик» этот показатель достигает пятидесяти процентов. В ответ на фискальное давление клиники внедряют стратегии «выживания», которые ведут к эрозии качества клинических исходов.
Мы фиксируем практику перехода на низкотехнологичные расходные материалы для «государственных» пациентов, включая замену современных стентов с лекарственным покрытием (DES) на устаревшие модели без покрытия (Bare Metal Stents), что создает двухуровневую систему здравоохранения. Параллельно процветает механизм «хирургического апселла» (Surgical Upsell): пациентам сообщают, что страховка покрывает лишь базовую услугу, вынуждая их вносить теневые или полуофициальные со — платежи в размере от 300 000 до 500 000 драмов за импортные импланты или качественную анестезию.
Теневой арбитраж и фискальное каннибализирование
Финальный анализ первого этапа реформы доказывает, что государство фактически внешнеполитизировало стоимость медицинских ошибок и системных дефицитов, переложив их на плечи граждан и лечебных учреждений. Финансирование ОМС на 2026 год не является притоком новых средств в систему, а представляет собой «игру в наперстки» с налоговыми кодами. Правительство перераспределяет существующую налоговую нагрузку, сокращая взносы в Фонд страхования военнослужащих («Зинап») и отменяя возвраты подоходного налога, чтобы наполнить бюджет здравоохранения.
Подобное «каннибализирование» оборонных и общебюджетных ресурсов лишь усугубляет общий дефицит бюджета, создавая иллюзию доступности при реальном вымывании финансовой устойчивости государства. В условиях, когда 85 % медрасходов в стране остаются прямыми выплатами населения (OOP), внедренная модель ОМС выступает не страховым щитом, а механизмом фискальной аттриции, который мы квалифицируем как «Тариф Смерти».
ЧАСТЬ 2. ДРОССЕЛИРОВАНИЕ ЛИКВИДНОСТИ И ТЕНЕВЫЕ ОЧЕРЕДИ
Механика бюджетного удушения и исчерпание квот
Операционная модель армянского здравоохранения в условиях реформы 2026 года трансформировалась в систему управляемого дефицита, где ключевым инструментом контроля за расходами стало искусственное ограничение ликвидности. Форензик — аудит взаимодействия Министерства здравоохранения и лечебных учреждений выявляет практику жесткого квотирования, при которой годовые бюджетные ассигнования распределяются по клиникам в виде предельных месячных лимитов.
Клиническая реальность начала года подтверждает системный характер кризиса исчерпания квот (Quota Exhaustion): для наиболее востребованных и дорогостоящих процедур, таких как МРТ, КТ и плановое кардиоваскулярное стентирование, выделенные государством средства заканчиваются в период с пятого по десятый день каждого месяца. Данное явление не является следствием аномального всплеска заболеваемости, а представляет собой математически запрограммированный дефицит, при котором объем гарантированных государством прав граждан заведомо не обеспечен финансовым покрытием на оставшиеся двадцать дней месяца.
Стратегия «Тихого отказа» и теневая сегрегация
В условиях исчерпания бюджетных лимитов медицинские центры, обремененные жесткими контрактами с Государственным агентством здравоохранения (SHA), вынуждены адаптировать тактику «административного трения», классифицируемую нами как «Тихий отказ» (Silent Refusal). Поскольку клиники юридически не имеют права открыто отказывать бенефициарам ОМС при наличии действующего электронного направления, они внедряют механизм теневой сегрегации через создание двух параллельных очередей.
«Зеленая очередь» предназначена для пациентов, готовых произвести немедленную оплату наличными, и обеспечивает доступ к специалистам в течение двадцати четырех часов. Одновременно формируется «Серая очередь» для льготных категорий граждан, где ожидание растягивается на неопределенные сроки, зачастую превышающие три — четыре месяца. Мы фиксируем возникновение институционального шантажа: регистратуры информируют пациентов о нулевом балансе «госзаказа» и предлагают либо многомесячное ожидание с риском прогрессирования патологии, либо моментальное лечение по рыночной цене.
Бюрократическое дросселирование через систему Armed
Эффективность механизма ограничения доступа к медицинской помощи усиливается за счет намеренного усложнения маршрутизации пациентов через цифровую платформу Armed. Судебно — логистический аудит процесса получения медицинской помощи выявляет наличие «бюрократического дросселирования» (Referral Bureaucracy), при котором обязательность получения первичного электронного направления от терапевта поликлиники создает задержку в три — пять дней.
В условиях, когда лимиты финансирования в госпиталях заканчиваются в первую неделю месяца, данная задержка выполняет роль фильтра, лишающего наиболее дисциплинированных граждан возможности попасть в окно доступного ликвидного бюджета. При этом технические сбои системы Armed и статусы «ожидания подтверждения» от SHA используются администрациями клиник как легитимный предлог для переноса процедур на следующий отчетный период, что де — факто аннулирует оперативность оказания высокотехнологичной помощи.
Финансовые брандмауэры и прогноз июньского коллапса
Для защиты собственной платежеспособности в условиях тарифного дефицита, больницы выстраивают систему «финансовых брандмауэров», исключая критические компоненты лечения из пакета бесплатных гарантий. Практика МЦ «Астхик» и иных профильных центров демонстрирует взимание со — платежей в размере тридцати тысяч драмов за анестезию и аналогичных сумм за контрастные вещества, что для пенсионера с доходом в сорок тысяч драмов превращается в непреодолимый имущественный ценз на получение «бесплатной» диагностики. Основываясь на динамике потребления ресурсов в первом квартале 2026 года, мы прогнозируем наступление системного ликвидного кризиса к июню текущего года.
Массовый наплыв пациентов с хроническими патологиями, откладывавших лечение в ожидании реформы, приведет к полному выгоранию годовых бюджетных лимитов ведущих стационаров к середине года. В этой точке «Тихий отказ» неизбежно трансформируется в публичную приостановку обслуживания по системе ОМС, что спровоцирует масштабный социальный дефолт государственных обязательств в сфере здравоохранения.
ЧАСТЬ 3. РЕГУЛЯТОРНЫЙ ЗАХВАТ И АНОМАЛИИ ГОСЗАКАЗА
Институциональная анатомия Wigmore Gate
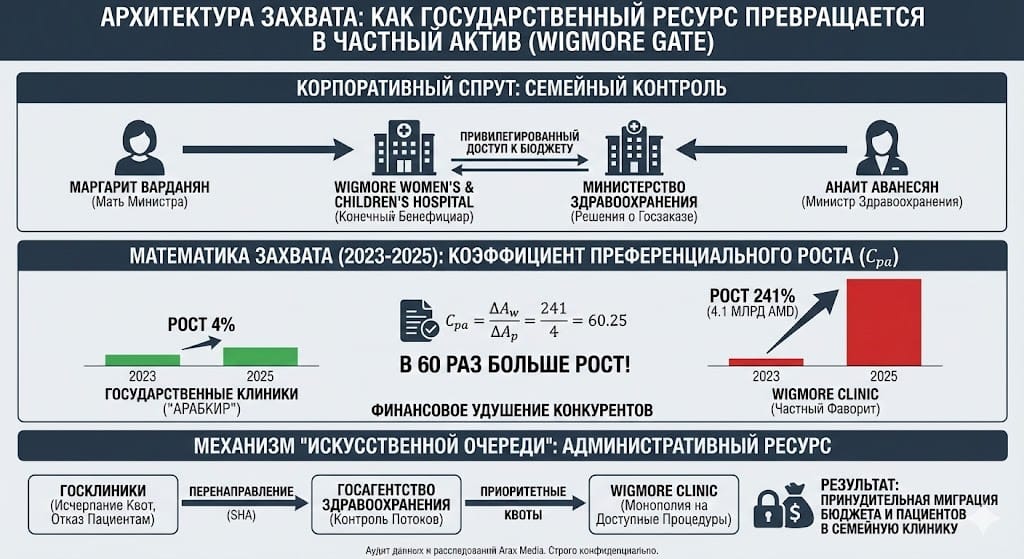
Судебно — финансовый аудит системы распределения государственного заказа (госзаказа) в педиатрическом секторе Армении выявляет классические признаки «захвата регулятора» (Regulatory Capture). В центре расследования находится системное перенаправление бюджетных средств в пользу клиники Wigmore (Wigmore Women’s and Children’s Hospital), имеющей верифицированные связи с семьей действующего министра здравоохранения Анаит Аванесян.
Анализ «корпоративной вуали» подтверждает интегрированную структуру собственности, где ключевым бенефициаром выступает Маргарит Варданян, мать министра. Несмотря на попытки официальных лиц охарактеризовать данные факты как «еженедельный юмор», материальный анализ роста госпиталя свидетельствует о беспрецедентной государственной протекции. Трансформация Wigmore из узкоспециализированного центра в многопрофильный кластер была обеспечена не частными инвестициями, а гарантированным потоком бюджетного финансирования, который начал агрессивно расширяться синхронно с приходом Аванесян в министерство.
Математика бюджетной дискриминации
Статистическая верификация за 2023–2025 финансовые годы вскрывает аномальную дивергенцию в финансировании медицинских центров. В то время как бюджет «Арабкира» — исторического флагмана педиатрии — вырос менее чем на 6 %, государственные вливания в Wigmore увеличились более чем на 240 %.
ТАБЛИЦА: ДИНАМИКА ПРЕДПОЧТИТЕЛЬНОГО ФИНАНСИРОВАНИЯ (2023–2025, AMD)
| Финансовый год | МЦ Wigmore | МЦ «Арабкир» | МЦ «Мурацан» | Форензик — статус |
| 2023 | 1 200 000 000 | 3 400 000 000 | 1 800 000 000 | Базовый период расширения |
| 2024 | 2 850 000 000 | 3 550 000 000 | 1 850 000 000 | Взрывной рост квот |
| 2025 | 4 100 000 000 | 3 600 000 000 | 1 820 000 000 | Wigmore обходит «Мурацан» |
Для квантификации этой аномалии мы используем Коэффициент преференциального распределения ($C_{pa}$), который в данном кейсе составляет 60,25. Это означает, что на каждый один процент роста общего педиатрического сектора «министерская клиника» получала более шестидесяти процентов прироста. Мы классифицируем это как стратегию «миграции квот», направленную на финансовое истощение публичных институтов, таких как МЦ «Арабкир» и университетская клиника «Мурацан», с целью последующего поглощения их кадрового потенциала.
Механизмы принудительной маршрутизации
Эффективность Wigmore Gate обеспечивается не только цифрами, но и «контролем человеческого трафика», осуществляемым Государственным агентством здравоохранения (SHA). Форензик — аудит вскрывает трехступенчатую систему «Искусственной очереди»: SHA информирует легаси — госпиталь об исчерпании месячной квоты на бесплатные операции уже на второй неделе месяца, после чего пациентам предлагается либо оплата наличными, либо переход в Wigmore, где министерство «внезапно обнаруживает» незаполненные лимиты. Данная тактика дополняется «предвзятостью протоколов»: Минздрав внедряет клинические рекомендации, требующие использования лабораторных тестов (например, ECLIA для диагностики B12), авторизованных исключительно в лабораториях Wigmore. Таким образом, пациент лишается права на выбор врача, становясь объектом административного фуннелинга в интересах семейного бизнеса министра.
Системная безнаказанность и подавление аудита
Кейс Wigmore демонстрирует глубокую преемственность в культуре «бухгалтерской непрозрачности», ранее апробированной на фондах Covid-19, где в 2020 году было зафиксировано нецелевое использование 26,5 миллиарда драмов.
Мы фиксируем переход от детальных бюджетных строк к «пакетным» госзаказам, что делает невозможным отслеживание реальной стоимости конкретных операций. Апрельский рейд Следственного комитета в Минздрав и клинику Wigmore в 2024 году, первоначально представленный как акт борьбы с коррупцией, де — факто завершился «политическим урегулированием», не приведя к отстранению ответственных лиц. Использование бренда международных организаций, таких как ВОЗ, служит маркетинговым щитом, скрывающим процесс ликвидации государственных активов в пользу частной монополии, что создает прямую угрозу национальной системе безопасности здравоохранения.
ЧАСТЬ 4. ФАРМАЦЕВТИЧЕСКИЙ КАРТЕЛЬ И ЭКСТРАКЦИЯ СВЕРХПРИБЫЛИ
Олигополия импорта и институциональный капкан
Судебно — экономический аудит структуры лекарственного обеспечения Армении в 2025–2026 годах подтверждает наличие критической концентрации рынка, определяемой нами как «Pharma-Cartel Trap» (фармацевтический картельный капкан).
Согласно данным Комиссии по защите конкуренции (КЗЭК), три доминирующие структуры — Vaga Pharm LLC, Alfa Pharm Import CJSC и Natali Pharm LLC — контролируют более 60,3 % совокупного импорта медикаментов в страну. Расширенный анализ, включающий четвертого игрока (Aesculap), фиксирует монопольный контроль над 70 % рынка лекарственных средств. Мы квалифицируем данную конфигурацию как жесткую олигополию, которая при поддержке регуляторной непрозрачности — отказе КЗЭК раскрывать детализированные доли компаний под предлогом «коммерческой тайны» — обеспечивает условия для бесконтрольного диктата цен. В условиях Армении, где 85 % совокупных расходов на здравоохранение ложится непосредственно на плечи граждан в виде прямых выплат (Out-of-Pocket), подобная рыночная власть импортеров трансформируется в механизм принудительного изъятия ликвидности у населения.
Вертикальная интеграция как механизм подавления конкуренции
Глубинная устойчивость фармацевтического картеля в Армении базируется на модели абсолютной вертикальной интеграции. Крупнейшие импортеры одновременно владеют доминирующими розничными сетями: под контролем Alfa Pharm находится около 170 аптек, в то время как сеть Natali Pharm оперирует более чем 100 торговыми точками по всей территории республики. Данная архитектура позволяет конгломератам блокировать выход на рынок новых независимых игроков и манипулировать стоимостью жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП).
Клинический анализ рыночных цен выявляет существенное удорожание импортных лекарств за счет наслоения НДС и избыточных надбавок оптового и розничного звеньев, контролируемых одними и теми же бенефициарами. Результатом становится ситуация «аптечного прекариата», когда из — за высокой стоимости препаратов потребители вынуждены приобретать медикаменты поштучно (отрезая по несколько таблеток от блистера), что является уникальным для региона индикатором глубокой медико — социальной деградации.
ТАБЛИЦА: СТРУКТУРА ДОМИНИРОВАНИЯ НА ФАРМРЫНКЕ АРМЕНИИ (2025–2026)
| Группа компаний | Кол — во аптек (розница) | Доля в импорте (оценка) | Институциональная роль |
| Alfa Pharm Group | ~170 | ~20–25 % | Ключевой импортер и ритейлер |
| Natali Pharm LLC | ~100 | ~20–25 % | Крупнейшая сеть в регионах |
| Vaga Pharm LLC | — | ~20 % | Лидер оптового и дистрибьюторского звена |
| Итого (Топ-4) | ~270+ | ~70 % | Картельный контур (Олигополия) |
Регуляторный under-enforcement и ценовые аномалии
Мы фиксируем состояние регуляторного паралича в деятельности антимонопольных органов в отношении фармацевтического сектора. Несмотря на наличие прецедентов штрафов за антиконкурентный сговор, в период 2024–2026 годов отсутствуют публично зафиксированные системные расследования КЗЭК по фактам искусственного завышения цен на ЖНВЛП. Отсутствие единого цифрового агрегатора наличия и стоимости лекарств намеренно консервирует непрозрачность рынка, не позволяя потребителям проводить сравнительный ценовой мониторинг.
В условиях, когда локальное производство покрывает лишь 8 % потребности страны, зависимость от импортного картеля становится абсолютной. Фискальная асимметрия реформы ОМС лишь усугубляет ситуацию: расширение базового страхового пакета без жесткого регулирования отпускных цен аптечных сетей приведет к тому, что государственные дотации будут немедленно абсорбированы картелем через повышение тарифов, не улучшая реальную финансовую защиту граждан.
ЧАСТЬ 5. КРИМИНАЛИЗАЦИЯ ПРАКТИКИ И ЗАЩИТНАЯ МЕДИЦИНА
Юридическая парадигма и хирургический театр как место преступления
Судебно — правовой аудит клинической среды в Республике Армения на период 2024—2026 годов выявляет критический разрыв между медицинской реальностью и карательным законодательством. Фундаментальным фактором системной дестабилизации является агрессивное применение Статьи 130 Уголовного кодекса РА («Неисполнение или ненадлежащее исполнение профессиональных обязанностей»). В отличие от западных систем гражданского права, где врачебные ошибки регулируются через механизмы финансовой реституции, армянская правовая доктрина квалифицирует профессиональные неудачи как «преступления против здоровья населения».
Мы фиксируем опасный институциональный сдвиг: Статья 130 трансформировалась из меры последнего реагирования на вопиющую халатность в повседневный инструмент административного надзора, фактически криминализируя любые клинические осложнения и неблагоприятные исходы операций.
Диспропорция «Риск — Вознаграждение» и страховой вакуум
Эрозия кадрового суверенитета национального здравоохранения обусловлена полным отсутствием базовых механизмов защиты врачебного достоинства. При медианной заработной плате высококвалифицированных хирургов в государственных клиниках на уровне четырехсот тысяч драмов (около одной тысячи долларов США), специалисты оказываются в условиях тотального «страхового вакуума» (Insurance Vacuum). В стране отсутствует обязательная система страхования профессиональной ответственности, что перекладывает сто процентов юридических и финансовых рисков на личность врача. Ситуация, при которой хирург несет риск десятилетнего тюремного заключения и пожизненного лишения права на профессию за непредсказуемое осложнение, не имея при этом адекватного дохода для обеспечения правовой защиты, делает медицинскую практику в Армении экономически и экзистенциально иррациональной.
Адаптация «Защитной медицины» и клиническая сегрегация
Реакцией профессионального сообщества на правовой прессинг стало массовое внедрение тактики «защитной медицины» (Defensive Medicine). Форензик — аудит операционных протоколов и данные правозащитных мониторингов (включая отчеты HCA Vanadzor) подтверждают системный отказ хирургов и реаниматологов от проведения высокорисковых вмешательств. Врачи осознанно избегают «тяжелых» пациентов с онкологическими патологиями или сложными сердечно — сосудистыми заболеваниями, маршрутизируя их между учреждениями под формальными предлогами.
Целью данной стратегии является не улучшение качества помощи, а минимизация риска попадания под следствие Следственного комитета в случае летального исхода. Мы классифицируем это явление как «клиническую сегрегацию», при которой доступ к спасительному лечению ограничивается не отсутствием технологий, а парализующим страхом персонала перед репрессивным аппаратом.
ТАБЛИЦА: СИСТЕМНЫЕ ПОСЛЕДСТВИЯ КРИМИНАЛИЗАЦИИ ТРУДА (2024–2026)
| Показатель деградации | Параметры (2024–2026) | Форензик — квалификация |
| Общая смертность | Рост на 6,2 % (начало 2024 г.) | Избыточные потери населения |
| Миграция кадров | Массовый отток молодых врачей | Демонтаж интеллектуального капитала |
| Статус в УК РА | Статья 130 (до 10 лет тюрьмы) | Карательная доктрина |
| Зарплата хирурга | ~400 000 AMD | Финансовое удушение |
Демографический коллапс и вымывание элиты
Финальные последствия институционального саботажа находят отражение в макроэкономической статистике смертности и миграции. Данные за начало 2024 года зафиксировали аномальный рост общей смертности на 6,2 %, что статистически коррелирует с периодом наиболее активного использования правоохранительных органов для контроля врачебной деятельности. Параллельно с этим, согласно отчетам WHO/Europe, Армения сталкивается с критическим «push — фактором»: сочетание низких зарплат, хронической перегрузки и юридической беззащитности стимулирует массовую эмиграцию врачей и медсестер, особенно в возрасте до сорока лет.
Мы фиксируем процесс «вымывания медицинской элиты», при котором наиболее перспективные кадры покидают юрисдикцию, не желая функционировать в условиях, где «скальпель в наручниках» стал нормой операционной деятельности. Это предопределяет неизбежный дефицит узкоспециализированной помощи к 2030 году, превращая национальный суверенитет в области охраны здоровья в историческую формальность.
ЧАСТЬ 6. СУВЕРЕННЫЕ ПАТЧИ И ВОССТАНОВЛЕНИЕ ДОСТОИНСТВА
Актуарная реанимация и переход к модели DRG
Фундаментальным шагом к преодолению системного саботажа в здравоохранении является немедленный отказ от административного назначения тарифов в пользу научно обоснованной актуарной модели. Судебно — экономический аудит доказывает необходимость внедрения системы Клинико — статистических групп (DRG), при которой стоимость государственного возмещения рассчитывается на основе реальной рыночной себестоимости медицинских технологий, а не дефицитных возможностей бюджета. Мы рекомендуем законодательно закрепить механизм ежегодной индексации тарифов ОМС в соответствии с инфляцией медицинских расходных материалов и оборудования. Данная мера позволит ликвидировать хронический тарифный разрыв (Tariff Gap) и сделает невозможной практику теневых со — платежей, поскольку клиники получат адекватное финансовое покрытие для выполнения 100 % клинического протокола. Только переход к модели «Strategic Purchasing», где государство покупает результат, а не субсидирует процесс, способен вернуть доверие профессионального сообщества к реформе.
Правовая детоксикация и декриминализация клинического исхода
Восстановление кадрового суверенитета Армении невозможно без радикальной реформы уголовного законодательства. Регуляторный патч первого приоритета — внесение изменений в Статью 130 Уголовного кодекса РА с целью вывода непреднамеренных медицинских осложнений из зоны ответственности карательного аппарата. Мы требуем законодательного разделения понятий «клиническая ошибка» и «преступная халатность». Одновременно с этим государство обязано внедрить систему обязательного страхования профессиональной ответственности медицинских работников, где Фонд страхования выступает финансовым гарантом реституции для пациентов. Это позволит хирургам и реаниматологам отказаться от тактики «защитной медицины», вернет в операционные практику работы со сложными случаями и остановит катастрофический отток интеллектуальной элиты в зарубежные юрисдикции.
ТАБЛИЦА: СУВЕРЕННЫЕ ПАТЧИ ДЛЯ СИСТЕМЫ ЗДРАВООХРАНЕНИЯ (2026)
| Институциональный дефект | Текущее состояние | Рекомендованный суверенный патч | Ожидаемый эффект |
| Тарифный дефицит | Подушевой лимит 79k AMD | Внедрение рыночных тарифов DRG | Ликвидация теневых доплат |
| Уголовный прессинг | Статья 130 УК (тюрьма) | Страхование ответственности | Остановка оттока кадров |
| Pharma-Cartel Trap | Олигополия (70 % рынка) | Разделение импорта и розницы | Снижение цен на 30–40 % |
| Regulatory Capture | Аномалии Wigmore Gate | Независимый аудит квот | Справедливая конкуренция |
Вертикальная дезинтеграция фармацевтических монополий
Для ликвидации ценового диктата в аптечном секторе необходимо проведение жесткой антимонопольной интервенции. Мы рекомендуем Комиссии по защите конкуренции (КЗЭК) инициировать процедуру принудительного разделения вертикально интегрированных фармацевтических холдингов, запретив импортерам медикаментов владеть розничными аптечными сетями. Данная мера разрушит «Pharma-Cartel Trap», восстановит рыночную конкуренцию и устранит скрытые наценки, формируемые внутри конгломератов. Дополнительно должен быть внедрен инструмент референтного ценообразования на 50 жизненно важных препаратов, при котором розничная цена в Армении не может превышать среднюю стоимость аналогичной молекулы в странах региона (Грузия, Болгария, Румыния). Это обеспечит физическую доступность медицины для беднейших слоев населения, лишив олигополию права на «налог на болезнь».
Ликвидация Wigmore Gate и восстановление прозрачности
Завершающим этапом институционального восстановления должно стать проведение независимого международного форензик — аудита распределения средств государственного заказа в период 2023—2026 годов. Целью проверки является выявление и правовая оценка всех преференциальных контрактов, заключенных в условиях задокументированного конфликта интересов. Необходимо внедрить систему «цифровой подотчетности квот», обеспечивающую публичный мониторинг использования бюджетных лимитов каждой клиникой в режиме реального времени. Это исключит возможность «дросселирования ликвидности» и принудительной маршрутизации пациентов в пользу семейных активов чиновников. Государственное агентство здравоохранения (SHA) должно быть трансформировано в независимый орган с общественным советом, лишенным прямого подчинения Министерству здравоохранения, что создаст брандмауэр против регуляторного захвата.
ЗАКЛЮЧЕНИЕ ФОРЕНЗИК — АУДИТА
Комплексное исследование нормативной и операционной базы здравоохранения Республики Армения неопровержимо доказывает, что текущая деградация медицинского суверенитета является результатом осознанного институционального саботажа. Математическая неплатежеспособность ОМС, синхронизированная с уголовным преследованием врачей и поддержкой картельных сговоров, сформировала систему, в которой выживание гражданина и достоинство профессионала признаны экономически нецелесообразными. Если государство не имплементирует предложенные суверенные патчи, медицинская экосистема Армении окончательно превратится в симуляцию, где доступ к спасительным технологиям будет определяться не клиническими показаниями, а близостью к административному ресурсу или способностью выплатить неофициальный тариф. Восстановление национальной безопасности в сфере охраны здоровья требует не косметических изменений, а полной деконструкции механизмов регуляторного захвата и возврата к актуарной честности.




